Timed Up and Go (TUG)
But
Le Timed Up and Go (TUG) est un outil de dépistage utilisé pour tester les capacités de mobilité des patients âgés et frêles (60-90 ans). Le TUG peut être utilisé avec les personnes ayant subi un AVC, mais son usage n’est pas limité à cette clientèle.
Revue détaillée
But de l’outil de mesure
Le TUG est un test de rendement physique général utilisé pour évaluer la mobilité, l’équilibre et le rendement locomoteur chez les personnes âgées avec des troubles d’équilibre. Plus spécifiquement, il évalue la capacité d’effectuer des tâches motrices séquentielles relatives aux capacités de marcher et de tourner (Schoppen, Boonstra, Groothoff, deVries, Goeken, & Eisma, 1999 ; Morris, Morris, & Iansek, 2001).
Versions disponibles
Le test « Get Up and Go » (TUG original) a été développé par Mathias, Nayak et Issacs en 1986.
Le TUG a été publié par Podsiadlo et Richardson en 1991 pour corriger les problèmes de faible fidélité inter-juges observés dans les scores intermédiaires au « Get Up and Go ». Le TUG incorpore le temps comme la composante de mesure pour évaluer l’équilibre et le fonctionnement généraux.
Caractéristiques de l’outil de mesure
Items :
Il n’y a pas vraiment d’items dans le TUG. L’individu doit se mettre debout à partir d’une chaise (qui ne devrait pas être appuyée contre un mur), marcher une distance de trois mètres, se retourner, puis retourner à la chaise en marchant et se rasseoir. Ces tâches doivent être effectuées à une vitesse confortable et sécuritaire (Figure 1). Un essai de pratique est permis pour permettre à l’individu de se familiariser avec la tâche. Le temps mesuré débute avec l’instruction verbale «go» et s’arrête lorsque le client retourne en position assise. L’individu porte ses chaussures régulières. Il est permis d’utiliser une aide à la marche (cane/marchette), mais son usage doit être indiqué dans le formulaire de collecte de données. Aucune assistance physique n’est donnée.
Figure 1.
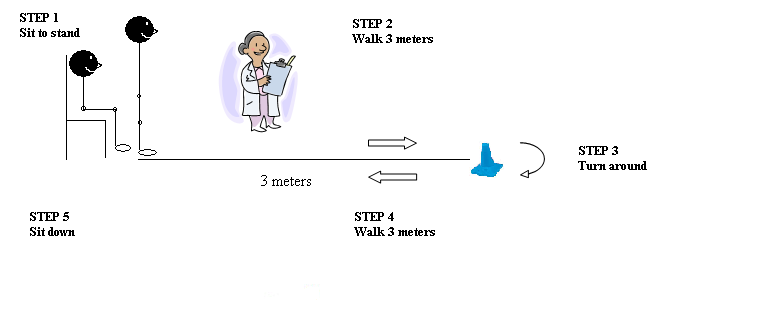
Le rendement au TUG est coté sur une échelle de 1 à 5, où 1 indique un «fonctionnement normal» et 5 indique un «comportement anormal sévère», selon la perception du risque de tomber de l’individu (Podsiadlo & Richardson, 1991). Le score est constitué du temps pris pour compléter le test, en secondes.
Steffen, Hacker et Mollinger (2002) ont noté que la moyenne des individus en santé entre les âges de 60 et 80 ans complète le TUG en dix secondes ou moins. Les hommes entre les âges de 80-89 ans prennent en moyenne 10 ± 1 secondes pour le compléter et les femmes prennent 11 ± 3 secondes pour le compléter. Les normes formelles n’ont pas encore été établies pour les patients ayant subi un AVC. Les scores seuils standardisés permettant de prédire les risques de chuter n’ont pas encore été établis. Dans une étude, il a été démontré qu’un score seuil plus grand que 13,5 secondes pouvait prédire la chute chez les aînés frêles vivant dans la communauté, mais ce score n’a pas été vérifié dans les autres études (Shumway-Cook et al., 2000).
| Score | Interprétation |
|---|---|
| < 10s | Indépendance complète
Avec ou sans aide de marche lors du déplacement et des transferts. |
| < 20s | Indépendance pour les principaux transferts
Avec ou sans aide de marche, indépendance pour les transferts de base à la douche ou au bain et capacité à monter la plupart des escaliers et aller dehors seul. |
| > 30s | Assistance requise
Dépendance dans la plupart des activités. |
(Adapté de Podsiadlo & Richardson, 1991)
Sous-échelles :
Aucune typiquement documentée.
Équipment :
Le TUG ne requière pas d’équipement spécialisé et peut donc être accompli en communauté ou dans un cadre institutionnel.
- Chaise standard avec appuis-bras (avec hauteur du siège de 46 cm et hauteur des appuis-bras de 65 cm).
- Ruban à mesurer.
- Ruban de couleur brillante ou cône pour marquer le trajet de trois mètres.
- Trajet de trois mètres libre d’obstructions.
- Chronomètre ou montre ayant une aiguille trotteuse pour mesurer la durée du rendement.
Formation :
Une formation minimale est nécessaire pour coter le test ou interpréter les résultats. L’évaluateur devrait être attentif aux problèmes de sécurité possibles durant les déplacements des individus ayant subi un AVC.
Temps d’administration requis :
Le TUG requière une à deux minutes à administrer (Finch, Brooks, Stratford, & Mayo, 2002).
Versions alternatives du TUG
- TUG Cognitive Shumway-Cook, Brauer, & Woollacott,2000). Dans le TUG Cognitive, les patients doivent compléter la tâche tout en comptant à l’envers à partir d’un nombre sélectionné au hasard entre 20 et 100.
- TUG Manual (Lundin-Olsson et al., 1998). Dans le TUG Manual, les patients doivent compléter la tâche tout en transportant un verre d’eau rempli. Lundin-Olsson et al. (1998) ont noté que les personnes âgées frêles qui avaient une différence de temps de plus de 4,5 secondes entre le TUG Manual et le TUG avaient plus de risque de tomber durant les prochains six mois.
Clientèle cible
Peut être utilisé avec:
Les patients ayant subi un AVC.
- Le TUG peut être utilisé avec la clientèle gériatrique de plus de 65 ans avec n’importe quel diagnostique (ex. arthrite, AVC, vertiges, maladie de Parkinson, maladies cérébelleuses et déconditionnement général (Shumway-Cook & Woollacott, 2001 ; Hayes & Johnson, 2003 ;Morris et al., 2001).
- Le TUG peut aussi être utilisé chez les patients de plus de 18 ans avec un diagnostic neurologique aigu (Shumway-Cook & Woollacott, 2001).
- Les clients doivent être capables de marcher approximativement six mètres avec ou sans l’assistance d’une autre personne.
- Les clients doivent avoir une vision suffisante pour pouvoir marcher sur la ligne de trois mètres.
- Les gens qui ne parlent pas anglais doivent recevoir une traduction appropriée.
Ne devrait pas être utilisé avec :
- Le TUG n’est pas approprié pour les clients avec déficits cognitifs sévères qui les empêchent de comprendre les tâches. Rockwood,Awalt, Carver et MacKnight (2000) ont aussi noté que 35,5% des personnes âgées frêles avec des déficits cognitifs étaient incapable d’effectuer physiquement le test.
- Les patients sévèrement affectés tels que ceux qui sont incapables de quitter la position assise. Il peut y avoir un effet de plancher avec ces patients. Dans ces cas, il est possible de considérer le Postural Assessment Scale for Stroke
Also called a "brain attack" and happens when brain cells die because of inadequate blood flow. 20% of cases are a hemorrhage in the brain caused by a rupture or leakage from a blood vessel. 80% of cases are also know as a "schemic stroke", or the formation of a blood clot in a vessel supplying blood to the brain. Patients (PASS), qui est créé comme une évaluation de l’équilibre pour les patients ayant subi un AVC, même ceux avec des rendements posturaux plus sévères (Benaim,Pérennou, Villy, Rousseaux, & Pelissier, 1999). - Depuis que le TUG est administré par une observation directe de la complétion de la tâche, un répondant proxy ne peut pas le compléter.
- Le TUG est un outil de mesure limité évaluant quelques aspects de l’équilibre. Pour une mesure plus complète de l’équilibre, le Postural Assessment Scale for Stroke
Also called a "brain attack" and happens when brain cells die because of inadequate blood flow. 20% of cases are a hemorrhage in the brain caused by a rupture or leakage from a blood vessel. 80% of cases are also know as a "schemic stroke", or the formation of a blood clot in a vessel supplying blood to the brain. Patients (PASS) (Benaim et al.,1999) et de l’Échelle d’équilibre de Berg (Berg, Wood-Dauphinee,Williams, & Maki, 1992) sont suggérés.
Dans quelles langues l’outil est-il disponible ?
Étant donné la simplicité des instructions, le TUG peut être administré dans différentes langues en utilisant des traductions informelles (Tremblay, Savard, Casimiro, & Tremblay, 2004).
Sommaire
| Que mesure l’outil ? | La mobilité et l’équilibre de base chez les patients âgés et frêles. |
| Avec quelles clientèles l’outil peut-il être utilisé ? | Les patients âgés (60-90 ans), les patients ayant subi un AVC. |
| Est-ce un outil de dépistage ou d’évaluation ? | Dépistage |
| Temps d’administration | 1-2 minutes |
| Versions | TUG Cognitive, TUG Manual. |
| Langues | Peut être complété dans toutes les langues. |
| Propriétés psychométriques | |
| Fidélité | Cohérence interne : Aucune étude n’a examiné la cohérence interne du TUG. Test-retest : Intra-juge : Inter-juges : |
| Validité | Contenu : Non disponible. Critère : Prédictive : Construit : Groupes connus : |
| Est-ce que l’outil est sensible aux changements ? |
Dans une étude, 35,5 % des individus âgés et frêles ayant des déficits cognitifs étaient incapables d’effectuer physiquement le test, ce qui peut indiquer un grand effet de plancher. Le TUG a été développé comme un outil de dépistage capable de détecter le changement ; une autre étude a relevé que sur un certain nombre d’outils de mesure évaluant la vitesse de marche, le TUG était le meilleur pour détecter le changement. |
| Acceptabilité | Le TUG est un outil court et simple qui prend seulement quelques minutes à compléter. Il ne requière seulement que quelques mouvements de base. Il a été noté que le TUG était moins fiable chez les patients avec des déficits cognitifs. |
| Faisabilité | Le TUG ne requière aucun équipement spécialisé. Même si seule une formation minimale est requise, l’évaluateur doit être attentif aux problèmes de sécurité durant les déplacements des individus ayant subi un AVC. |
| Comment obtenir l’outil ? | Le TUG peut être obtenu en contactant la personne qui a développé l’outil, Diane Podsiadlo, CLSC NDG, 2525 Boulevard Cavendish, Bureau 110, Montreal, QC, H4B 2Y4. |
Propriétés psychométriques
Résumé
Il y a un peu d’articles publiés concernant la fidélité et la validité du TUG chez les patients ayant subi un AVC. Pour les besoins de cette revue, une recherche dans la littérature a été menée pour identifier toutes les publications pertinentes concernant les propriétés psychométriques du TUG.
Effets de plancher et de plafond
Rockwood et al. (2000) ont noté que 35,5 % des individus âgés et frêles ayant des déficits cognitifs étaient incapables d’effectuer physiquement le test. Cela peut être indicatif de la présence d’un grand effet de plancher dans le TUG.
Fidélité
Cohérence interne :
Non documentée.
Test-retest :
Podsiadlo et Richardson (1991) ont relevé une excellente fidélité test-retest du TUG chez les patients âgés et frêles (CCI = 0,99).
Steffen et al. (2002) ont administré le TUG à 97 personnes âgées vivant dans la communauté. La fidélité test-retest du TUG était excellente pour cette population (CCI = 0,97).
Thompson et Medley (1995) ont examiné la fidélité test-retest du TUG chez les patients âgés qui n’avaient aucun problème de santé et ont relevé d’excellentes corrélations test-retest allant de 0,81 à 0,99.
Rockwood et al. (2000) ont examiné la fidélité test-retest du TUG dans le cadre de la Canadian Study of Health and Aging. Une fidélité test-retest adéquate a été relevée pour tous les participants (CCI = 0,56), pour les individus qui n’avaient pas de déficit cognitif seulement (CCI = 0,50) et pour les individus avec des déficits cognitifs seulement (CCI = 0,56). Les résultats de cette étude sont considérablement plus bas que les résultats des études précédentes ayant évalué la fidélité test-retest du TUG chez les patients âgés. Les auteurs suggèrent que cela est dû au fait que, contrairement aux autres études similaires, ils n’avaient pas exclu les patients instables au niveau médical de leur étude. De plus, ils n’ont pas contrôlé certains facteurs (ex. Le temps et le contexte de la seconde administration du TUG).
Morris et al. (2001) ont examiné la fidélité test-retest du TUG chez 12 patients avec la maladie de Parkinson et chez 12 sujets qui n’avaient pas la maladie. Les patients étaient filmés et chronométrés par deux évaluateurs expérimentés. Trois cliniciens expérimentés et trois cliniciens inexpérimentés évaluaient les vidéos plus tard. Il a été noté que la fidélité test-retest du TUG était excellente (allant de r = 0,87 à r = 0,99).
Flansbjer, Holmback, Downham, Patten, et Lexell (2005) ont évalué la fidélité test-retest du TUG chez 50 patients post-AVC avec de l’hémiparésie chronique légère à modérée. Les patients faisaient le TUG deux fois, avec 7 jours entre chaque évaluation. La fidélité test-retest du TUG était excellente (CCI = 0,96).
Ng et Hui-Chan (2005) ont administré le TUG à 10 sujets âgés en santé et 10 patients avec un AVC chronique deux fois, au même moment de la journée, lors de jours différents de la même semaine. Les résultats ont montré une excellente fidélité test-retest pour les individus âgés en santé (CCI = 0,97) et les patients ayant subi un AVC (CCI = 0,95). Les résultats de cette étude et ceux de l’étude précédente par Flansbjer et al. (2005) suggèrent que le TUG est un outil de mesure fiable pour les patients ayant subi un AVC.
Intra-juge :
Podsiadlo et Richardson (1991) ont noté que le TUG démontrait une excellente fidélité intra-juge chez les individus frêles et âgés (CCI = 0,99).
Schoppen et al. (1999) ont examiné la fidélité intra-juge du TUG chez les patients âgés avec une amputation du membre inférieur. Les patients performaient le TUG pour un observateur à deux différentes occasions avec un intervalle de deux semaines. Une excellente corrélation de Spearman a été observée entres les scores obtenus par le même évaluateur lors des deux visites consécutives (r = 0,93).
Note : Il faut faire attention lorsque ces résultats sont interprétés, car la corrélation de Spearman n’est pas la méthode la meilleure pour évaluer la fidélité intra-juge et elle pourrait avoir produit des coefficients de fidélité plus élevés qu’une analyse plus appropriée.
Inter-juges :
Podsiadlo et Richardson (1991) ont comparé la fidélité inter-juges du TUG, du TUG Manual et du TUG Cognitive en utilisant des comparaisons faites par trois évaluateurs durant un même jour. D’excellentes fidélités inter-juges ont été relevées pour le TUG (CCI = 0,98), le TUG Manual (CCI = 0,99) et le TUG Cognitive (CCI = 0,99).
Siggeirsdottir, Jonsson, Jonsson et Iwarsson (2002) ont examiné la fidélité inter-juges du TUG chez 31 individus âgés dans une maison de retraite. Aucune différence significative n’a été notée entre les deux évaluateurs (différence moyenne = 0,04s). Les résultats de cette étude suggèrent que le TUG a une grande fidélité inter-juges.
Norén, Bogren, Bolin et Stenstrom (2001) ont examiné la fidélité inter-juges du TUG chez les patients avec de l’arthrite périphérique. La fidélité inter-juges parmi trois physiothérapeutes était excellente (CCI = 0,97).
Schoppen et al. (1999) ont examiné la fidélité inter-juges du TUG chez les patients âgés avec une amputation du membre inférieur. Le test était effectué pour deux observateurs à différents moments de la journée. Une corrélation de Spearman excellente a été relevée entre les scores pour les deux observateurs (r = 0,96), ce qui démontre l’excellente fidélité inter-juges du TUG.
Note : Il faut faire attention lorsque ces résultats sont interprétés, car la corrélation de Spearman n’est pas la méthode la meilleure pour évaluer la fidélité inter-juges et elle pourrait avoir produit des coefficients de fidélité plus élevés qu’une analyse plus appropriée.
Morris et al. (2001) ont examiné la fidélité inter-juges du TUG en utilisant trois évaluateurs expérimentés et trois évaluateurs inexpérimentés. Chaque évaluateur regardait la séquence de rendements de 12 patients atteints de la maladie de Parkinson ainsi que 12 patients de comparaison, à partir de vidéos. Les évaluateurs regardaient les vidéos de manière indépendante au moins une semaine après l’évaluation. Les CCIs étaient excellents pour les évaluateurs expérimentés et inexpérimentés, allant de r = 0,87 à r = 0,99. Les résultats de cette étude démontrent l’excellente fidélité inter-juges du TUG chez les patients atteints de la maladie de Parkinson.
Validité
Contenu :
Non disponible.
Critère :
Aucun étalon de mesure n’existe pour comparer le TUG.
Prédictive :
Nikolaus, Bach, Oster et Schlierf (1996) ont examiné les éléments prédicteurs de la mort, du placement en maison de soin et de l’admission à l’hôpital chez 135 patients admis dans un hôpital gériatrique puis retournés à la maison. Dans une analyse de régression logistique, il a été noté que les scores au TUG obtenus initialement étaient un élément prédicteur indépendant pour le placement en maison de soins.
Schwartz et al. (1999) ont noté que, dans un échantillon de femmes âgées mexicano-américaines, celles avec les meilleures et les pires rendements au TUG avaient plus de risque de tomber que celles avec des rendements modérés.
Whitney, Marchetti, Schade et Wrisley (2004) ont noté que les patients avec des troubles vestibulaires et des antécédents de chutes qui obtenaient un score > 11,1 secondes au TUG avaient eu cinq fois plus de risques de chuter dans les 6 mois précédents.
Construit :
Convergente/Discriminante :
Rockwood et al. (2000) ont examiné la validité convergente et discriminante du TUG en utilisant les données de la phase 2 de la Canadian Study of Health and Aging. La validité discriminante a été évaluée en comparant le TUG à d’autres évaluations fonctionnelles incluant : l’Older Americans Resources and Services Instrumental Activities
of Daily Living Scale (OARS IADL) et l’OARS Activities
of Daily Living (OARS ADL) (Fillenbaum & Smyer, 1981), la Cumulative Illness Rating Scale (CIRS) (Linn, Linn, & Gurel, 1968), et la Frailty Scale (développé pour la Canadian Study of Health and Aging-2) en utilisant des corrélations de Spearman. Le TUG a démontré d’excellentes corrélations avec le OARS ADL pour tous les participants ainsi que pour les participants avec des déficits cognitifs seulement (respectivement, r = -0,69 et r = -0,72). Le OARS IADL avait aussi des excellentes corrélations avec le TUG pour tous les participants et pour les participants avec des déficits cognitifs seulement (respectivement, r = -0,70 et r = -0.70). Le TUG avait aussi des corrélations excellentes avec la Frailty Scale pour tous les participants (r = 0,60). Certaines corrélations sont négatives, car un score haut au TUG indique un fonctionnement anormal, alors qu’un haut score à certains des autres outils de mesure indique un meilleur rendement. Le TUG corrélait faiblement avec le CIRS (corrélations allant de r = 0,22 à 0,26).
Berg, Maki, Williams, Holliday, et Wood-Dauphinee (1992) ont comparé les scores d’outils de mesure cliniques et de tests en laboratoire de l’équilibre et de la mobilité chez 31 sujets âgés.
Une corrélation adéquate entre le TUG et l’Indice de Barthel a été relevée (r = 0,48). Des excellentes corrélations entre le TUG et l’Échelle d’équilibre de Berg (r = -0,76) et entre le TUG et la Tinetti Balance Scale (Tinetti, 1986) (r = 0,74) ont aussi été observées (certaines corrélations sont négatives parce qu’un haut score au TUG indique un fonctionnement anormal, alors qu’un haut score à d’autres outils de mesure indique une meilleure santé).
Podsiadlo et Richardson (1989) ont examiné la validité convergente du TUG chez les individus âgés frêles. Ils ont relevé une excellente corrélation entre le TUG et l’Échelle d’équilibre de Berg (r = -0,72), une adéquate corrélation entre le TUG et la vitesse de marche ainsi qu’une adéquate corrélation entre le TUG et l’Indice de Barthel (r = -0,51).
Brooks, Davis et Naglie (2006) ont examiné la validité de construit du TUG et de deux autres outils de mesure du rendement physique chez 52 individus âgés et frêles. Les corrélations entre le TUG et la Mesure de l’indépendance fonctionnelle (Keith, Granger, Hamilton, & Sherwin, 1987) étaient adéquates lors de l’admission (r = -0,59) et lors de la décharge (r = -0,42). Les corrélations sont négatives parce qu’un score haut au TUG indique un fonctionnement anormal alors qu’un haut score sur la Mesure de l’indépendance fonctionnelle indique une indépendance fonctionnelle.
Schoppen et al. (1999) ont examiné la validité du TUG en le comparant à la Sickness Impact Profile-68 item scale (de Bruin, Diederiks, de Witte,Stevens, & Philipsen, 1994) et à la Groningen Activity Restriction Scale (GARS) (Kempen, Doeglas, & Suurmeijer, 1993) chez 32 patients âgés de plus de 60 ans avec une amputation unilatérale transtibiale ou transfémorale causée par une maladie vasculaire périphérique. Une corrélation de Spearman adéquate a été relevée entre le TUG et la Groningen Activity Restriction Scale (r = 0,39). Le TUG corrélait aussi adéquatement avec le score total au SicknessImpact Profile (r = 0,40) et avec le score de contrôle de la gamme de mobilité (r =0,46 et 0,36). Des faibles corrélations entre le TUG et les sous-échelles de l’«autonomie psychique et communication» (r = 0,31), du «comportement social» (r = 0,19), et de la «stabilité émotionnelle» (r = -0,04) du Sickness Impact Profile ont été notées. Les résultats confirment que le TUG n’est pas une réflexion sur le fonctionnement mental. Noren et al. (2001) ont administré des outils d’évaluation de l’équilibre variés à 65 patients avec de l’arthrite périphérique et ont relevé que l’Échelle d’équilibre de Berg et le TUG avaient une excellente corrélation (rhp de Spearman = -0,83). La corrélation est négative, car un haut score sur l’Échelle d’équilibre de Berg indique un équilibre normal, alors qu’un haut score au TUG indique un fonctionnement anormal.
Ng et Hui-Chan (2005) ont administré le TUG à dix participants âgés en santé et 11 participants avec un AVC en phase chronique. Des analyses de corrélations de Spearman ont été conduites pour examiner la validité convergente et discriminante du TUG avec d’autres mesures variées. Une association significative entre le TUG et la spasticité des fléchisseurs plantaires de la cheville des jambes affectées et non affectées n’a été observée. Une excellente corrélation entre le TUG et la torsion en flexion plantaire maximale générée par une contraction isométrique volontaire maximale des fléchisseurs plantaires affectés a été notée (r = -0,86). Cependant, le TUG ne corrélait pas avec les autres paramètres de contraction maximale volontaire isométrique mesurés. Des corrélations négatives excellentes ont été relevées entre le TUG et la vitesse de marche chez les participants en santé et les patients ayant subi un AVC (respectivement, r = -0,98 et r = -0,99). Pour les autres paramètres de marche, la longueur des pas des jambes affectées et non-affectées avaient des corrélations excellentes avec le TUG (allant de r = -0,67 à r = -0,80). Une excellente corrélation a été relevée entre la distance couverte durant le 6-Minute Walk Test (6MWT) (Guyatt et al., 1985) et le TUG (r = -0,96). Certaines corrélations sont négatives, car un score haut au TUG indique un fonctionnement anormal alors qu’un score haut aux autres mesures indique un haut niveau de rendement.
Flansbjer et al. (2005) ont examiné six tests qui évalue le rendement de la marche chez des patients avec de l’hémiparésie légère à modérée post-AVC (Vitesse de marche confortable, Vitesse de marche rapide, Monter des escaliers, Descendre des escaliers, 6-Minute Walk Test). Ils ont relevé d’excellentes corrélations entre le TUG et les autres mesures du rendement de la marche, qui étaient mesurés deux fois à 7 jours d’intervalles. Les corrélations allaient de r = -0,84 à r = -0,92 (Ces corrélations sont négatives, car un score haut au TUG indique un fonctionnement anormal alors qu’un score haut aux autres mesures de marche indique un rendement normal). Selon les résultats de cette étude et ceux de l’étude par Ng et Hui-Chan (2005), le TUG semble être un outil de mesure valide pour l’usage chez les patients ayant subi un AVC.
Groupes connus :
Brooks et al. (2006) ont examiné la validité de construit du TUG chez 52 frêles personnes âgées. Ils ont noté que le TUF pouvait distinguer les patients qui utilisaient différentes aides de marche. Berg et al. (1992) ont noté que le TUG arrivait à faire la distinction entre les personnes âgées qui marchaient avec une aide (canne ou marchette) et les individus qui n’utilisaient pas d’aide de marche (effet de taille = 1,02).
Rockwood et al. (2000) ont examiné la validité du TUF en utilisant les données de la phase deux de la Canadian Study of Health and Aging. Ils ont noté que les clients qui n’avaient pas de déficits cognitifs pouvaient effectuer le TUG plus rapidement que les clients qui avaient un déficits cognitifs (12 secondes versus 15 secondes, en moyenne).
Morris et al. (2001) ont noté que le TUG pouvait faire la distinction entre les patients atteints de la maladie de Parkinson qui prenaient le médicament nommé levodopa et ceux qui ne prenaient pas le médicament, lorsqu’ils étaient comparés aux individus qui n’avaient pas la maladie.
Ng et Hui-Chan (2005) ont noté que le TUG pouvait faire la distinction entre les individus âgés en santé et les patients ayant subi un AVC (Le temps moyen pour compléter le temps était de 9,1 secondes pour les individus en santé alors qu’il était de 22,6 secondes pour les patients ayant subi un AVC).
Sensibilité et Spécificité :
Shumway-Cook, Brauer et Woollacott (2000) ont comparé la spécificité du TUG pour prédire les chutes chez les personnes âgées vivant dans la communauté. Le TUG a classifié correctement 13/15 des gens qui avaient chuté (87% de sensibilité) et 13/15 des gens qui n’avaient pas chuté (87% de spécificité). Ces résultats suggèrent que le TUG est un outil sensible et spécifique permettant d’identifier les individus âgés qui sont à risque de chute.
Whitney, Marchetti, Schade et Wrisley (2004) ont examiné la sensibilité et la spécificité du TUG en utilisant les dossiers de 103 patients avec des troubles vestibulaires et des antécédents de chute. La sensibilité (80%) et la spécificité (56%) ont été calculées pour les scores au TUG > que 11,1 secondes.
Sensibilité au changement
Brooks, Davis et Naglie (2006) ont examiné la sensibilité au changement du TUG chez 52 personnes âgées et frêles. Le TUG a démontré une grande sensibilité au changement causé par une intervention qui s’est fait entre l’admission et la décharge avec une moyenne standardisée de réponses de 1,1.
Flansbjer et al. (2005) ont examiné la sensibilité au changement du TUG chez 50 individus ayant subi un AVC. La plus petite différence réelle représentant le plus petit changement indiquant une vraie amélioration (clinique) était petite (plus petite différence réelle = 23%). En d’autres mots, le TUG peut être utilisé pour détecter les petits changements cliniquement significatifs
Salbach et ses collègues (2001) ont déterminé quel était l’outil de mesure de la vitesse de marche plus sensible au changement parmi une variété d’outils, chez 50 patients en post-AVC présentant des déficits de marche. Le TUG a démontré un changement significatif allant de 8 à 38 jours post-AVC (réponse moyenne standardisée = 0,73). Cependant, il y avait des difficultés significatives à obtenir les scores, car les patients n’arrivaient pas tous à compléter le test les deux fois. La réponse moyenne standardisée reflète des scores seulement pour les sujets qui étaient capables d’effectuer le test. La sensibilité au changement du TUG variait aussi dépendamment du groupe de patients testé. Dans le groupe modéré, le TUG était coté comme le troisième outil le plus sensible au changement après le 5-minute Walk Test (5mWT) (vitesse maximum) et le 5mWT (vitesse confortable). Dans le groupe rapide, le TUG a été coté comme le deuxième outil le plus sensible au changement après le 5mWT.
Références
- Berg, K. O., Maki, B. E., Williams, J. I., Holliday, P. J., Wood-Dauphinee, S. L. (1992). Clinical and laboratory measures of postural balance in an elderly population. Archives of Physical Medicine and Rehabilitation, 73, 1073-1080.
- Berg, K., Wood-Dauphinee, S. L., Williams, J. I., Maki, B. E. (1992). Measuring balance in the elderly: Validation of an instrument. Canadian Journal of Public Health, 83(S2), S7-11.
- Berg, K.O., Wood-Dauphinee, S., Williams, J. L., Maki, B. (1989). Measuring balance in the elderly: Validation of an instrument. Physiotherapy Canada, 41(6), 304-311.
- Benaim, C., Perennous, D. A., Villy, J., Rousseaux, M., Pelissier, J. Y. (1999). Vaidation of a standardized assessment of postural control in stroke patients. Stroke, 30, 1862-1868.
- Bourbonnais, D., Bilodeau, S., Lepage, Y., Beaudoin, N., Gravel, D., Forget, R. (2002). Effect of force-feedback treatments in patients with chronic motor deficits after a stroke. American Journal of Physical Medicine and Rehabilitation, 81, 890-897.
- Brooks, D., Davis, A., Naglie, G. (2006). Validity of 3 physical performance measures in inpatient geriatric rehabilitation. Arch Phys Med Rehabil, 87, 105-110.
- Cattaneo, D., Regola, A., Meotti, M. (2006). Validity of six balance disorders scales in persons with multiple sclerosis. Disability & Rehabilitation. 28(12), 789-795.
- de Bruin, A. F., Diederiks, J. P. M., de Witte de, L. P., Stevens, F. C. J., Philipsen, H. (1994). The development of short generic version of the Sickness Impact Profile. J Clin Epidemiol, 47, 407-418.
- Fillenbaum, G. G., Smyer, M. A. (1981). The development, validity, and reliability of the OARS multidimensional functional assessment questionnaire. J Gerontol, 36, 428-434.
- Finch, E., Brooks, D., Stratford, P. W., Mayo, N. E. (2002). Physical Rehabilitations Outcome Measures. A Guide to Enhanced Clinical Decision-Making (second ed.), Canadian Physiotherapy Association, Toronto.
- Flansbjer, U., Holmback, A. M., Downham, D., Patten, C., Lexell, J. (2005). Reliability of gait performance tests in men and women with hemiparesis after stroke. J Rehabil Med, 37, 75-82.
- Guyatt, G. H., Sullivan, M. J., Thompson, P. J. Fallen, E. L., Pugsley, S. O., Taylor, D. W., Berman, L. B. (1985). The 6-minute walk: a new measure of exercise capacity in patients with chronic heart failure. Can Med Assoc J, 132, 919-923.
- Hayes, K., Johnson, M. (2003). Measures of Adult General Performance Tests. Arthritis & Rheumatism (Arthritis Care & Research), 49(5S), S28-S42.
- Keith, R. A., Granger, C. V., Hamilton, B. B., Sherwin, F. S. (1987). The functional independence measure: A new tool for rehabilitation. Adv Clin Rehabil, 1, 6-18.
- Kempen, M., Doeglas. D. M., Suurmeijer, M. (1993). Het meten van problemen met zelfredzaamheid op verzorgend en huishoudelijk gebied met de Groningen Activiteiten Restrictie Schaal (GARS): een handleiding. Groningen, The Netherlands: Noordeliik Centrum voor Gezondheidsvraagstukken, NCG.
- Linn, B. S., Linn, M. W., Gurel, L. (1968). Cumulative Illness Rating Scale. J Am Geriatr Soc, 16, 622-626.
- Lundin-Olsson, L., Nyberg, L., Gustafson, Y. (1998). Attention, frailty, and falls: The effect of a manual task on basic mobility. Journal of the American Geriatric Society, 46, 758-761.
- Mathias, S., Nayak, U. S., Isaacs, B. (1986). Balance in elderly patients: The « Get-Up and Go » test. Arch Phys Med Rehabil, 67, 387-389.
- Morris, S., Morris, M. E., Iansek, R. (2001).Reliability of measurements obtained with the Timed « Up & Go » test in people with Parkinson disease. Physical therapy, 81(2), 810-818.
- Ng, S. S., Hui-Chan, C. W. (2005). The Timed Up & Go test: its reliability and association with lower-limb impairments and locomotor capacities in people with chronic stroke. Arch Phys Med Rehabil. 86(8), 1641-1647.
- Nikolaus, T., Bach, M., Oster, P., Schlierf, G. (1996). Prospective value of self-report and performance-based tests of functional status for 18-month outcomes in elderly patients. Aging Clin Exp Res, 8, 271-276.
- Norén, A. M., Bogren, U., Bolin, J., Stenstrom, C. (2001). Balance assessment in patients with peripheral arthritis: Applicability and reliability of some clinical assessments. Physiother Res Int, 6, 193-204.
- Podsiadlo, D., Richardson, S. (1991). The Timed « Up & Go »: A test of basic functional mobility for frail elderly persons. J Am Geriatr Soc, 39, 142-148.
- Rockwood, K., Awalt, E., Carver, D., MacKnight, C. (2000). Feasibility and measurement properties of the functional reach and the Timed Up and Go tests in the Canadian study of health and aging. J Gerontol A Biol Med Sci, 55A, M70-73.
- Salbach, N., Mayo, N., Higgins, J., Ahmed, S., Finch, L., Richards, C. (2001) Responsiveness and predictability of gait speed and other disability measures in acute stroke. Phys Med Rehabil, 82, 1204-1212.
- Schoppen, T., Boonstra, A., Groothoff, J. W., de Vries, J., Goeken, L. N., Eisma, W. H. (1999). The Timed « Up and Go » test: reliability and validity in persons with unilateral lower limb amputation. Arch Phys Med Rehabil, 80, 825-828.
- Schoppen,T., Boonstra, A., Groothoff, J. W., de Vries, J., Goeken, L. N., Eisma, W. H. (2003). Physical, mental, and social predictors of functional outcome in unilateral lower-limb amputees. Archives of Physical and Medical Rehabilitation, 84, 803-811.
- Schwartz, A. V.,Villa, M. L.,Prill, M., Kelsey, J. A., Galinus, J. A., Delay, R. R., Nevitt, M. C., Bloch, D. A., Marcus, R., Kelsey, J. L. (1999). Falls in older Mexican-American women. J Am Geriatr Soc, 47, 1371-1378.
- Siggeirsdottir, K., Jonsson, B. Y., Jonsson, H., Iwarsson, S. (2002). The « Timed Up & Go » is dependent on chair type. Clinical Rehabilitation, 16(6), 609-616.
- Shumway-Cook, A., Brauer, S., Woollacott, M. (2000). Predicting the probability for falls in community-dwelling older adults using the Timed Up & Go Test. Phys Ther, 80, 896-903.
- Shumway-Cook, A., Woollacott, M. H. (2001). Motor Control: Theory and Practical Applications (second Ed). Lippincott Williams & Wilkins. pp272-273.
- Steffen, T. M., Hacker, T. A., Mollinger, L. (2002). Age-and gender-related test performance in community-dwelling elderly people: Six-Minute Walk Test, Berg Balance Scale, Timed Up & Go Test, and gait speeds. Phys Ther, 82(2), 128-137.
- Thompson, M., Medley, A. (1995). Performance of Community Dwelling Elderly on the Timed Up and Go test. Physical and occupational therapy in geriatrics, 13, 17-30.
- Tinetti, M. E. (1986). Performance-oriented assessment of mobility problems in elderly patients, J Am Geriatr Soc, 34, 119-126.
- Tremblay, L. E., Savard, J., Casimiro, L., Tremblay, M. (2004). Repertoire des Outils d’Evaluation en Francais pour la Readaptation, Regroupement des intervenantes et intervenants francophones en sante et enservices sociaux de l’Ontario, Ottawa.
- Whitney, S. L., Marchetti, G. F., Schade, A., Wrisley, D. M. (2004). The sensitivity and specificity of the Timed « Up & Go » and the dynamic gait index for self-reported falls in persons with vestibular disorders. Journal of Vestibular Research, 14(5), 397-409.
Voir la mesure
Comment obtenir le TUG
Le TUG peut être obtenu en contactant la personne qui l’a développé, Diane Podsiadlo, CLSCNDG, 2525 Boulevard Cavendish, Bureau 110, Montréal, QC, H4B 2Y4.
En cliquant ici, il est possible d’accéder à un vidéo montrant comment administrer l’outil de mesure.